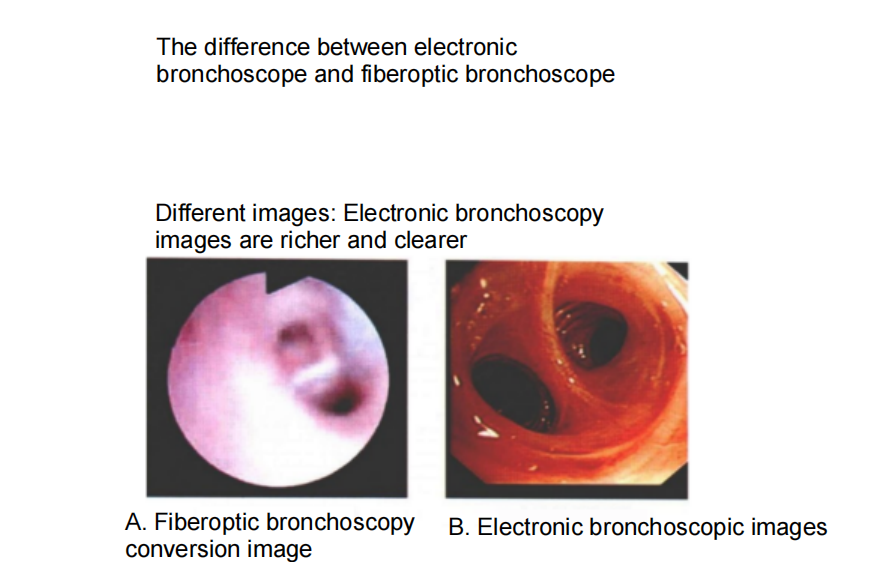
พัฒนาการทางประวัติศาสตร์ของการส่องกล้องหลอดลม
โดยทั่วไปแล้ว คำว่า "กล้องส่องหลอดลม" ควรหมายรวมถึงกล้องส่องหลอดลมแบบแข็งและกล้องส่องหลอดลมแบบยืดหยุ่น (แบบอ่อนตัว)
1897
ในปี ค.ศ. 1897 กุสตาฟ คิลเลียน แพทย์ผู้เชี่ยวชาญด้านกล่องเสียงชาวเยอรมัน ได้ทำการผ่าตัดส่องกล้องหลอดลมเป็นครั้งแรกในประวัติศาสตร์ โดยใช้กล้องเอนโดสโคปโลหะแข็งเพื่อนำสิ่งแปลกปลอมที่เป็นกระดูกออกจากหลอดลมของผู้ป่วย
1904
บริษัท Chevalier Jackson ในสหรัฐอเมริกาเป็นผู้ผลิตเครื่องตรวจหลอดลม (bronchoscope) เครื่องแรก
พ.ศ. 2505
นายแพทย์ชิเกโตะ อิเคดะ ชาวญี่ปุ่น เป็นผู้พัฒนาเครื่องส่องตรวจหลอดลมแบบไฟเบอร์ออปติกเป็นครั้งแรก เครื่องส่องตรวจหลอดลมขนาดเล็กที่มีความยืดหยุ่นนี้ มีเส้นผ่านศูนย์กลางเพียงไม่กี่มิลลิเมตร ส่งภาพผ่านใยแก้วนำแสงนับหมื่นเส้น ทำให้สามารถสอดเข้าไปในหลอดลมส่วนต่างๆ หรือแม้แต่ส่วนย่อยได้ง่าย ความก้าวหน้านี้ทำให้แพทย์สามารถมองเห็นโครงสร้างที่อยู่ลึกภายในปอดได้เป็นครั้งแรก และผู้ป่วยสามารถทนต่อการตรวจได้ภายใต้การใช้ยาชาเฉพาะที่ ทำให้ไม่จำเป็นต้องใช้ยาสลบ การเกิดขึ้นของเครื่องส่องตรวจหลอดลมแบบไฟเบอร์ออปติกได้เปลี่ยนการตรวจหลอดลมจากวิธีการที่รุกรานไปเป็นการตรวจที่รุกรานน้อยที่สุด ทำให้สามารถวินิจฉัยโรคต่างๆ เช่น มะเร็งปอดและวัณโรคได้ตั้งแต่ระยะเริ่มต้น
พ.ศ. 2509
ในเดือนกรกฎาคม พ.ศ. 2509 บริษัท Machida ได้ผลิตกล้องส่องตรวจหลอดลมแบบไฟเบอร์ออปติกเครื่องแรกของโลก ต่อมาในเดือนสิงหาคม พ.ศ. 2509 บริษัท Olympus ก็ได้ผลิตกล้องส่องตรวจหลอดลมแบบไฟเบอร์ออปติกเครื่องแรกของตนเช่นกัน หลังจากนั้น บริษัท Pentax และ Fuji ในญี่ปุ่น และบริษัท Wolf ในเยอรมนี ก็ได้ออกผลิตภัณฑ์กล้องส่องตรวจหลอดลมของตนเองออกมาเช่นกัน
กล้องส่องตรวจหลอดลมแบบไฟเบอร์ออปติก:
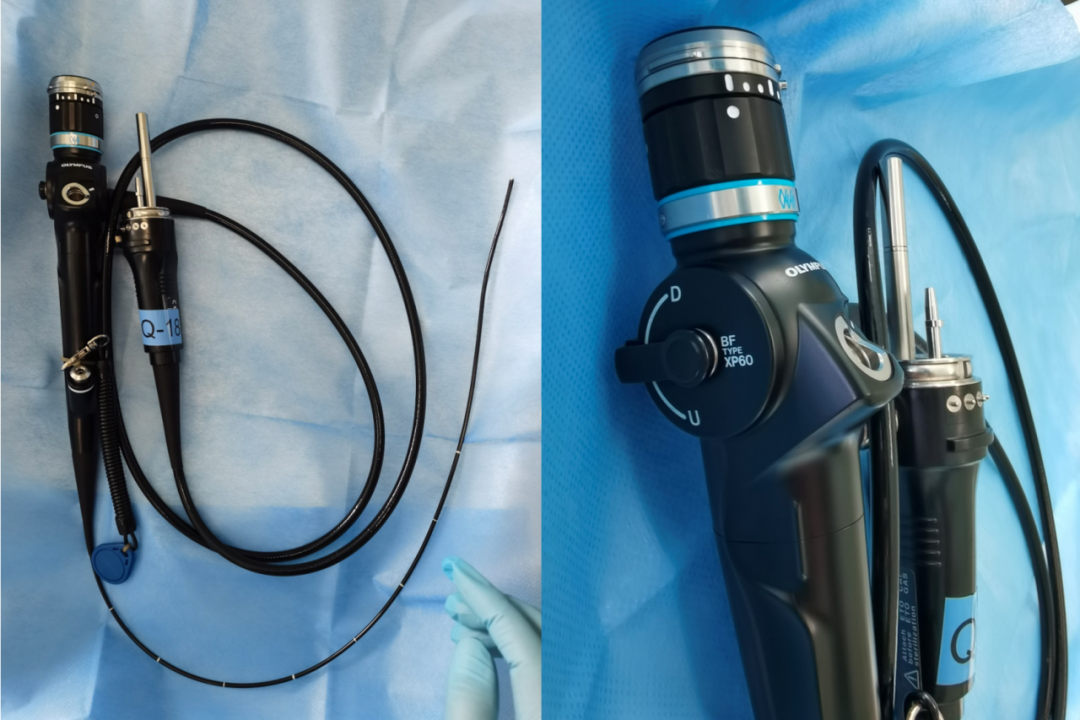
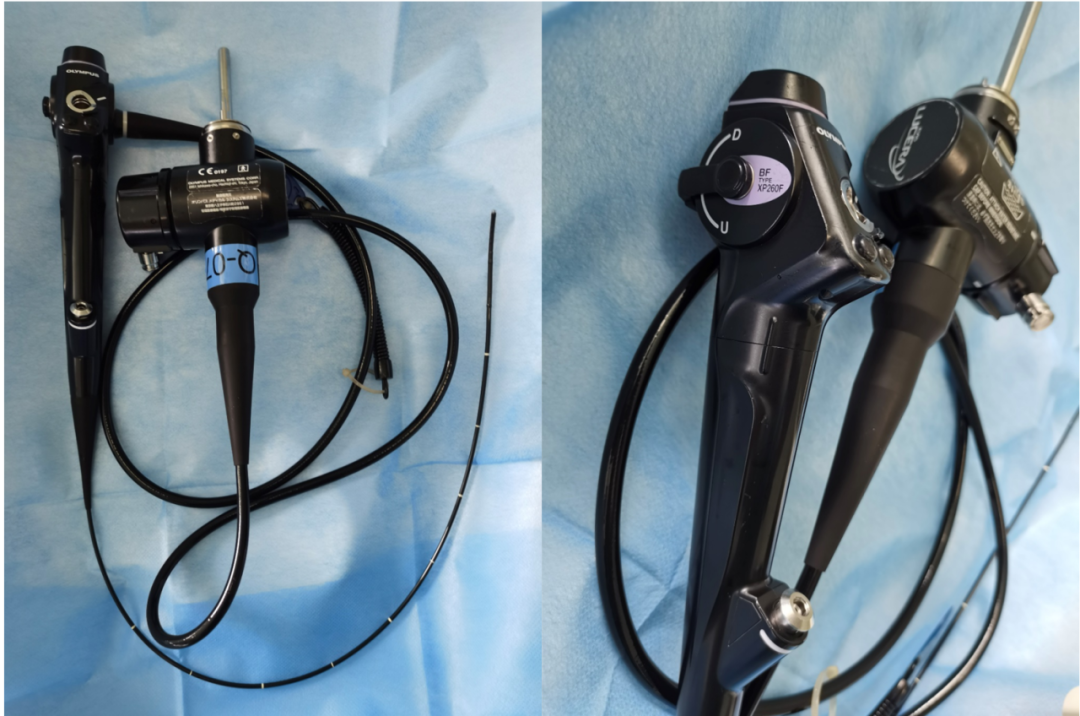
Olympus XP60 เส้นผ่านศูนย์กลางภายนอก 2.8 มม. ช่องสำหรับเก็บตัวอย่างเนื้อเยื่อ 1.2 มม.
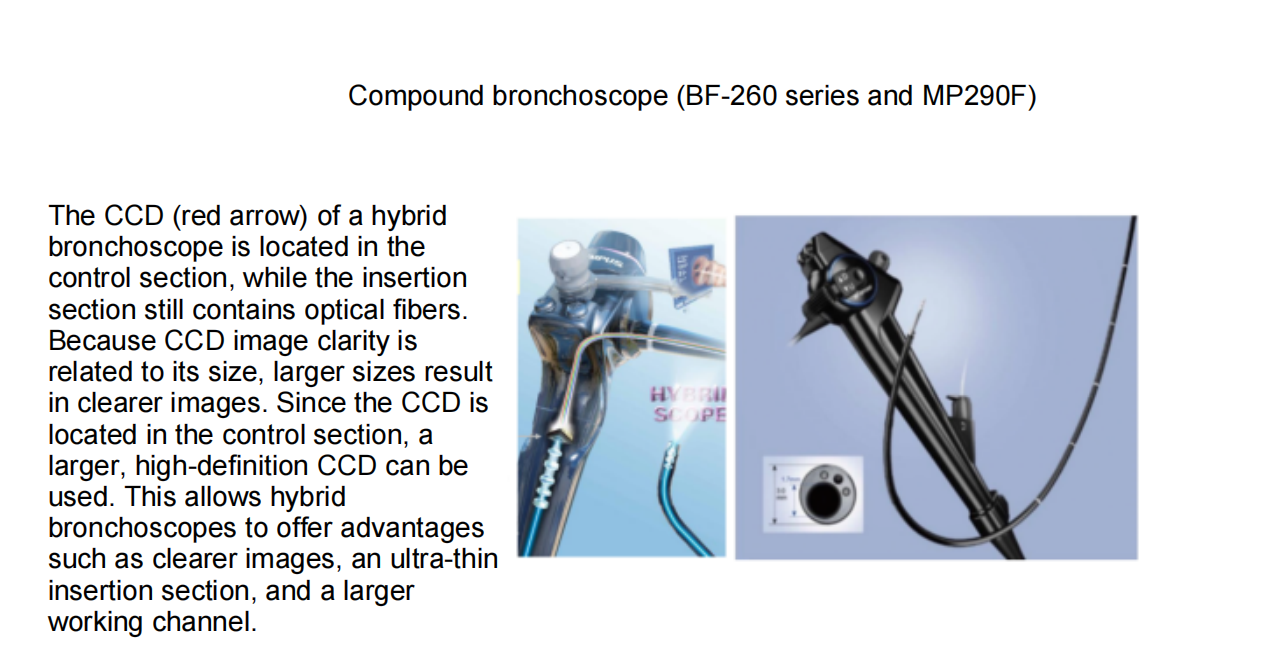
กล้องส่องหลอดลมแบบผสม:
Olympus XP260 เส้นผ่านศูนย์กลางภายนอก 2.8 มม. ช่องสำหรับเก็บตัวอย่างเนื้อเยื่อ 1.2 มม.
ประวัติการส่องกล้องหลอดลมในเด็กในประเทศจีน
การใช้กล้องส่องตรวจหลอดลมแบบไฟเบอร์ออปติกในเด็กในประเทศจีนเริ่มต้นขึ้นในปี 1985 โดยโรงพยาบาลเด็กในปักกิ่ง กวางโจว เทียนจิน เซี่ยงไฮ้ และต้าเหลียน เป็นผู้บุกเบิก ต่อยอดจากพื้นฐานนี้ ในปี 1990 (ก่อตั้งอย่างเป็นทางการในปี 1991) ศาสตราจารย์หลิว ซีเฉิง ภายใต้การนำของศาสตราจารย์เจียง ไจ่ฟาง ได้ก่อตั้งห้องตรวจหลอดลมในเด็กแห่งแรกของจีนที่โรงพยาบาลเด็กปักกิ่ง สังกัดมหาวิทยาลัยการแพทย์แคปิตอล ซึ่งถือเป็นการก่อตั้งระบบเทคโนโลยีการตรวจหลอดลมในเด็กของจีนอย่างเป็นทางการ การตรวจหลอดลมด้วยกล้องไฟเบอร์ออปติกครั้งแรกในเด็กดำเนินการโดยแผนกทางเดินหายใจของโรงพยาบาลเด็ก สังกัดคณะแพทยศาสตร์ มหาวิทยาลัยเจ้อเจียง ในปี 1999 ทำให้เป็นหนึ่งในสถาบันแรกๆ ของจีนที่นำการตรวจและการรักษาด้วยกล้องไฟเบอร์ออปติกมาใช้ในเด็กอย่างเป็นระบบ
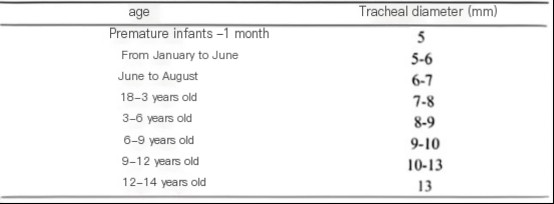
ขนาดเส้นผ่านศูนย์กลางหลอดลมของเด็กในวัยต่างๆ
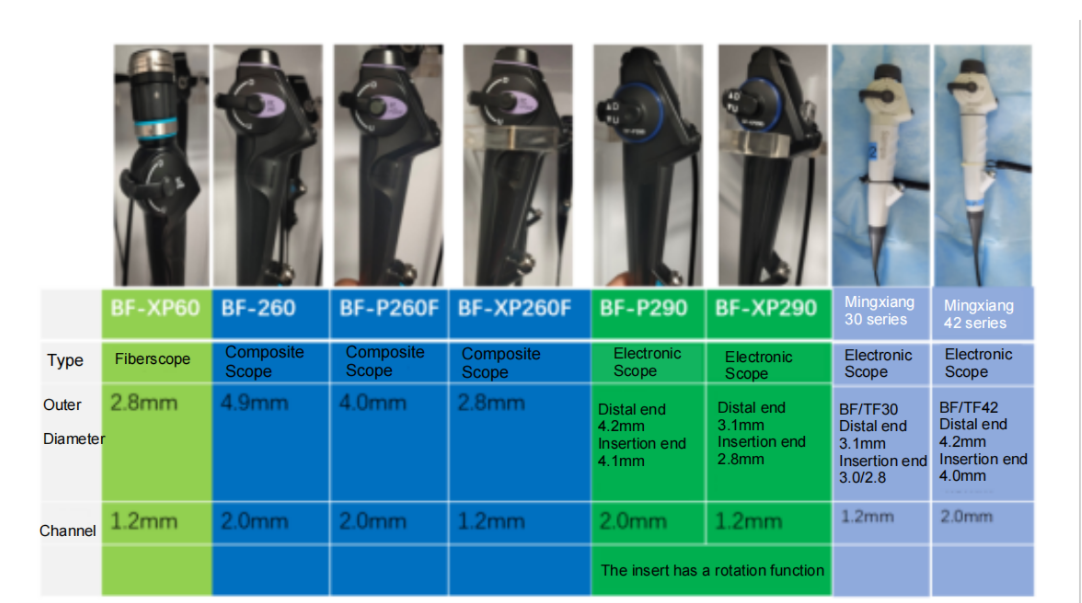
วิธีเลือกใช้กล้องส่องหลอดลมรุ่นต่างๆ อย่างไร?
การเลือกใช้กล้องส่องหลอดลมในเด็กควรพิจารณาจากอายุของผู้ป่วย ขนาดทางเดินหายใจ และการวินิจฉัยและการรักษาที่ต้องการรักษา โดยเอกสารอ้างอิงหลักคือ "แนวทางการใช้กล้องส่องหลอดลมแบบยืดหยุ่นในเด็กของจีน (ฉบับปี 2018)" และเอกสารที่เกี่ยวข้อง
ประเภทของกล้องส่องหลอดลมหลักๆ ได้แก่ กล้องส่องหลอดลมแบบไฟเบอร์ออปติก กล้องส่องหลอดลมแบบอิเล็กทรอนิกส์ และกล้องส่องหลอดลมแบบผสมผสาน ปัจจุบันมีแบรนด์ใหม่ๆ ในประเทศมากมายวางจำหน่ายในตลาด ซึ่งหลายยี่ห้อมีคุณภาพสูง เป้าหมายของเราคือการพัฒนากล้องที่มีตัวเครื่องบางลง คีมจับขนาดใหญ่ขึ้น และภาพที่คมชัดขึ้น
มีการนำกล้องส่องหลอดลมแบบยืดหยุ่นบางชนิดมาใช้:
การเลือกแบบจำลอง:
1. กล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลาง 2.5-3.0 มม.:
เหมาะสำหรับทุกกลุ่มอายุ (รวมถึงทารกแรกเกิด) ปัจจุบันมีเครื่องส่องตรวจหลอดลมในท้องตลาดที่มีเส้นผ่านศูนย์กลางภายนอก 2.5 มม., 2.8 มม. และ 3.0 มม. และมีช่องทำงานขนาด 1.2 มม. เครื่องส่องตรวจหลอดลมเหล่านี้สามารถทำการดูดของเหลว การให้ออกซิเจน การล้าง การตัดชิ้นเนื้อ การแปรง (ขนแปรงละเอียด) การขยายด้วยเลเซอร์ และการขยายด้วยบอลลูนที่มีส่วนขยายล่วงหน้าขนาดเส้นผ่านศูนย์กลาง 1 มม. และสามารถใส่ขดลวดโลหะได้
2. กล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลาง 3.5-4.0 มม.:
ตามทฤษฎีแล้ว อุปกรณ์นี้เหมาะสำหรับเด็กอายุมากกว่าหนึ่งปีขึ้นไป ช่องทำงานขนาด 2.0 มม. ช่วยให้สามารถทำการรักษาต่างๆ ได้ เช่น การจี้ด้วยไฟฟ้า การจี้ด้วยความเย็น การเจาะดูดเนื้อเยื่อผ่านหลอดลม (TBNA) การตัดชิ้นเนื้อปอดผ่านหลอดลม (TBLB) การขยายหลอดลมด้วยบอลลูน และการใส่ขดลวด
กล้องส่องตรวจหลอดลม Olympus BF-MP290F มีเส้นผ่านศูนย์กลางภายนอก 3.5 มม. และช่องภายใน 1.7 มม. เส้นผ่านศูนย์กลางภายนอกของปลายกล้อง: 3.0 มม. (ส่วนที่สอดเข้าไป ≈ 3.5 มม.); เส้นผ่านศูนย์กลางภายในของช่อง: 1.7 มม. สามารถใช้กับคีมตัดชิ้นเนื้อขนาด 1.5 มม., หัวตรวจอัลตราซาวนด์ขนาด 1.4 มม. และแปรงขนาด 1.0 มม. ได้ โปรดทราบว่าคีมตัดชิ้นเนื้อขนาดเส้นผ่านศูนย์กลาง 2.0 มม. ไม่สามารถผ่านช่องนี้ได้ แบรนด์ในประเทศอย่าง Shixin ก็มีคุณสมบัติคล้ายกัน กล้องส่องตรวจหลอดลมรุ่นใหม่ล่าสุดของ Fujifilm EB-530P และ EB-530S มีตัวกล้องที่บางเป็นพิเศษ โดยมีเส้นผ่านศูนย์กลางภายนอก 3.5 มม. และช่องภายในขนาดเส้นผ่านศูนย์กลาง 1.2 มม. เหมาะสำหรับการตรวจและรักษาพยาธิสภาพของปอดส่วนปลายทั้งในเด็กและผู้ใหญ่ สามารถใช้ร่วมกับแปรงตรวจเซลล์วิทยาขนาด 1.0 มม., คีมตัดชิ้นเนื้อขนาด 1.1 มม. และคีมคีบสิ่งแปลกปลอมขนาด 1.2 มม. ได้
3. กล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลาง 4.9 มม. หรือมากกว่า:
โดยทั่วไปแล้วเหมาะสำหรับเด็กอายุ 8 ปีขึ้นไปที่มีน้ำหนัก 35 กิโลกรัมขึ้นไป ช่องทำงานขนาด 2.0 มม. ช่วยให้สามารถทำการรักษาต่างๆ ได้ เช่น การจี้ด้วยไฟฟ้า การจี้ด้วยความเย็น การเจาะดูดเนื้อเยื่อผ่านหลอดลม (TBNA) การตัดชิ้นเนื้อปอดผ่านหลอดลม (TBLB) การขยายหลอดลมด้วยบอลลูน และการใส่สเตนต์ กล้องส่องหลอดลมบางชนิดมีช่องทำงานขนาดใหญ่กว่า 2 มม. ทำให้สะดวกยิ่งขึ้นสำหรับการรักษาแบบแทรกแซง
เส้นผ่านศูนย์กลาง
4. กรณีพิเศษ: สามารถใช้กล้องส่องหลอดลมแบบบางพิเศษที่มีเส้นผ่านศูนย์กลางภายนอก 2.0 มม. หรือ 2.2 มม. และไม่มีช่องทำงาน เพื่อตรวจดูทางเดินหายใจส่วนปลายขนาดเล็กของทารกคลอดก่อนกำหนดหรือทารกคลอดครบกำหนด นอกจากนี้ยังเหมาะสำหรับการตรวจทางเดินหายใจในทารกอายุน้อยที่มีภาวะหลอดลมตีบอย่างรุนแรงด้วย
โดยสรุปแล้ว ควรเลือกแบบจำลองที่เหมาะสมโดยพิจารณาจากอายุของผู้ป่วย ขนาดทางเดินหายใจ และความต้องการในการวินิจฉัยและการรักษา เพื่อให้มั่นใจได้ว่าขั้นตอนการรักษาจะประสบความสำเร็จและปลอดภัย
สิ่งที่ควรพิจารณาเมื่อเลือกซื้อกระจก:
แม้ว่ากล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลางภายนอก 4.0 มม. จะเหมาะสมสำหรับเด็กอายุมากกว่า 1 ปี แต่ในการใช้งานจริง กล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลางภายนอก 4.0 มม. นั้นยากที่จะเข้าถึงส่วนลึกของหลอดลมในเด็กอายุ 1-2 ปี ดังนั้น สำหรับเด็กอายุต่ำกว่า 1 ปี และเด็กอายุ 1-2 ปี ที่มีน้ำหนักน้อยกว่า 15 กก. มักจะใช้กล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลางภายนอก 2.8 มม. หรือ 3.0 มม. ในการผ่าตัดทั่วไป
สำหรับเด็กอายุ 3-5 ปี น้ำหนัก 15-20 กิโลกรัม สามารถเลือกใช้กระจกบางที่มีเส้นผ่านศูนย์กลางภายนอก 3.0 มิลลิเมตร หรือกระจกที่มีเส้นผ่านศูนย์กลางภายนอก 4.2 มิลลิเมตรได้ หากภาพแสดงให้เห็นว่ามีบริเวณปอดแฟบขนาดใหญ่และมีเสมหะอุดตัน แนะนำให้ใช้กระจกที่มีเส้นผ่านศูนย์กลางภายนอก 4.2 มิลลิเมตรก่อน เนื่องจากมีแรงดูดที่แรงกว่าและสามารถดูดออกมาได้ จากนั้นจึงใช้กระจกบางขนาด 3.0 มิลลิเมตรสำหรับการเจาะและสำรวจที่ลึกกว่า หากสงสัยว่ามีภาวะ PCD, PBB เป็นต้น และเด็กมีแนวโน้มที่จะมีสารคัดหลั่งเป็นหนองจำนวนมาก แนะนำให้เลือกใช้กระจกหนาที่มีเส้นผ่านศูนย์กลางภายนอก 4.2 มิลลิเมตร ซึ่งดูดได้ง่ายกว่า นอกจากนี้ กระจกที่มีเส้นผ่านศูนย์กลางภายนอก 3.5 มิลลิเมตรก็สามารถใช้ได้เช่นกัน
สำหรับเด็กอายุ 5 ปีขึ้นไปและมีน้ำหนัก 20 กิโลกรัมขึ้นไป โดยทั่วไปแล้วจะนิยมใช้กล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลางภายนอก 4.2 มิลลิเมตร ช่องสำหรับคีมขนาด 2.0 มิลลิเมตรจะช่วยให้การควบคุมและการดูดเสมหะทำได้ง่ายขึ้น
อย่างไรก็ตาม ควรเลือกใช้กล้องส่องหลอดลมที่มีเส้นผ่านศูนย์กลางภายนอก 2.8/3.0 มม. ที่บางกว่าในสถานการณ์ต่อไปนี้:
① ภาวะตีบแคบของทางเดินหายใจตามลักษณะทางกายวิภาค:
• ภาวะตีบตันของทางเดินหายใจแต่กำเนิดหรือหลังการผ่าตัด ภาวะหลอดลมและหลอดลมฝอยอ่อนตัว หรือภาวะตีบตันจากการกดทับจากภายนอก • เส้นผ่านศูนย์กลางภายในของส่วนใต้กล่องเสียงหรือส่วนที่แคบที่สุดของหลอดลม < 5 มม.
② การบาดเจ็บหรือบวมของทางเดินหายใจเมื่อเร็วๆ นี้
• อาการบวมของกล่องเสียง/ใต้กล่องเสียงหลังการใส่ท่อช่วยหายใจ แผลไหม้จากท่อช่วยหายใจ หรือการบาดเจ็บจากการสูดดมควัน
③ เสียงหายใจดังผิดปกติอย่างรุนแรง หรือหายใจลำบาก
• โรคหลอดลมและกล่องเสียงอักเสบเฉียบพลัน หรือภาวะหอบหืดรุนแรง ที่ต้องการการระคายเคืองน้อยที่สุด
④ ทางจมูกที่มีรูจมูกแคบ
• การตีบตันอย่างรุนแรงของโพรงจมูกส่วนหน้าหรือกระดูกเทอร์บิเนตส่วนล่างระหว่างการสอดกล้องเข้าไปในจมูก ทำให้ไม่สามารถสอดกล้องเอนโดสโคปขนาด 4.2 มม. เข้าไปได้โดยไม่เกิดการบาดเจ็บ
⑤ ข้อกำหนดในการเจาะทะลุหลอดลมส่วนปลาย (ระดับ 8 หรือสูงกว่า)
• ในบางกรณีของโรคปอดอักเสบจากเชื้อไมโคพลาสมาชนิดรุนแรงที่มีภาวะปอดแฟบ หากการล้างถุงลมปอดด้วยกล้องส่องหลอดลมหลายครั้งในระยะเฉียบพลันยังไม่สามารถแก้ไขภาวะปอดแฟบได้ อาจจำเป็นต้องใช้กล้องเอนโดสโคปขนาดเล็กเจาะลึกเข้าไปในส่วนปลายของกล้องส่องหลอดลมเพื่อสำรวจและรักษาเสมหะที่อุดตันขนาดเล็กและอยู่ลึก • ในกรณีที่สงสัยว่ามีการอุดตันของหลอดลม (BOB) ซึ่งเป็นผลสืบเนื่องมาจากโรคปอดอักเสบรุนแรง อาจใช้กล้องเอนโดสโคปขนาดเล็กเจาะลึกเข้าไปในหลอดลมสาขาย่อยและสาขาย่อยย่อยของปอดส่วนที่ได้รับผลกระทบ • ในกรณีของภาวะหลอดลมตีบแต่กำเนิด การเจาะลึกด้วยกล้องเอนโดสโคปขนาดเล็กก็จำเป็นสำหรับภาวะหลอดลมตีบที่อยู่ลึกเช่นกัน • นอกจากนี้ รอยโรคบริเวณรอบนอกที่กระจายตัวบางชนิด (เช่น เลือดออกในถุงลมปอดแบบกระจายตัวและก้อนเนื้อบริเวณรอบนอก) จำเป็นต้องใช้กล้องเอนโดสโคปขนาดเล็กกว่า
⑥ ความผิดปกติของคอหรือขากรรไกรร่วมด้วย
• กลุ่มอาการขากรรไกรเล็กหรือความผิดปกติของกะโหลกศีรษะและใบหน้า (เช่น กลุ่มอาการปิแอร์-โรบิน) ซึ่งจำกัดพื้นที่ในช่องปากและคอหอย
⑦ ขั้นตอนการดำเนินการใช้เวลาน้อย และต้องทำการตรวจวินิจฉัยเพียงอย่างเดียว
• เพียงแค่ทำการล้างหลอดลม (BAL), การแปรง หรือการตัดชิ้นเนื้อเพื่อตรวจก็เพียงพอแล้ว ไม่จำเป็นต้องใช้อุปกรณ์ขนาดใหญ่ และการใช้กล้องเอนโดสโคปแบบบางจะช่วยลดการระคายเคืองได้
⑧ การติดตามผลหลังการผ่าตัด
• การส่องกล้องหลอดลมแบบแข็งหรือการขยายหลอดลมด้วยบอลลูนเมื่อเร็วๆ นี้ เพื่อลดการบาดเจ็บของเยื่อบุหลอดลมรองให้น้อยที่สุด
โดยสรุป:
"หากพบอาการใดๆ เหล่านี้ ควรเปลี่ยนไปใช้กล้องเอนโดสโคปแบบบางขนาด 2.8–3.0 มม."
4. สำหรับเด็กอายุมากกว่า 8 ปีและน้ำหนักมากกว่า 35 กิโลกรัม สามารถเลือกใช้กล้องเอนโดสโคปที่มีเส้นผ่านศูนย์กลางภายนอก 4.9 มิลลิเมตรขึ้นไปได้ อย่างไรก็ตาม สำหรับการตรวจหลอดลมด้วยกล้องเอนโดสโคปตามปกติ กล้องเอนโดสโคปที่บางกว่าจะระคายเคืองต่อผู้ป่วยน้อยกว่าและลดความเสี่ยงของภาวะแทรกซ้อน เว้นแต่จะต้องมีการแทรกแซงเฉพาะทาง
5. ปัจจุบัน Fujifilm ผลิต EBUS รุ่นหลักสำหรับเด็กคือ EB-530US โดยมีคุณสมบัติหลักดังนี้: เส้นผ่านศูนย์กลางภายนอกส่วนปลาย: 6.7 มม., เส้นผ่านศูนย์กลางภายนอกของท่อสอด: 6.3 มม., ช่องทำงาน: 2.0 มม., ความยาวใช้งาน: 610 มม., และความยาวรวม: 880 มม. อายุและน้ำหนักที่แนะนำ: เนื่องจากเส้นผ่านศูนย์กลางส่วนปลายของกล้องเอนโดสโคปมีขนาด 6.7 มม. จึงแนะนำสำหรับเด็กอายุ 12 ปีขึ้นไป หรือมีน้ำหนักมากกว่า 40 กก.
กล้องส่องหลอดลมอัลตราโซนิก Olympus: (1) EBUS แบบเส้นตรง (BF-UC190F Series): อายุ ≥12 ปี น้ำหนัก ≥40 กก. (2) EBUS แบบรัศมี + กระจกบางพิเศษ (BF-MP290F Series): อายุ ≥6 ปี น้ำหนัก ≥20 กก. สำหรับเด็กที่อายุน้อยกว่านี้ จำเป็นต้องลดขนาดเส้นผ่านศูนย์กลางของหัวตรวจและกระจกให้เล็กลง
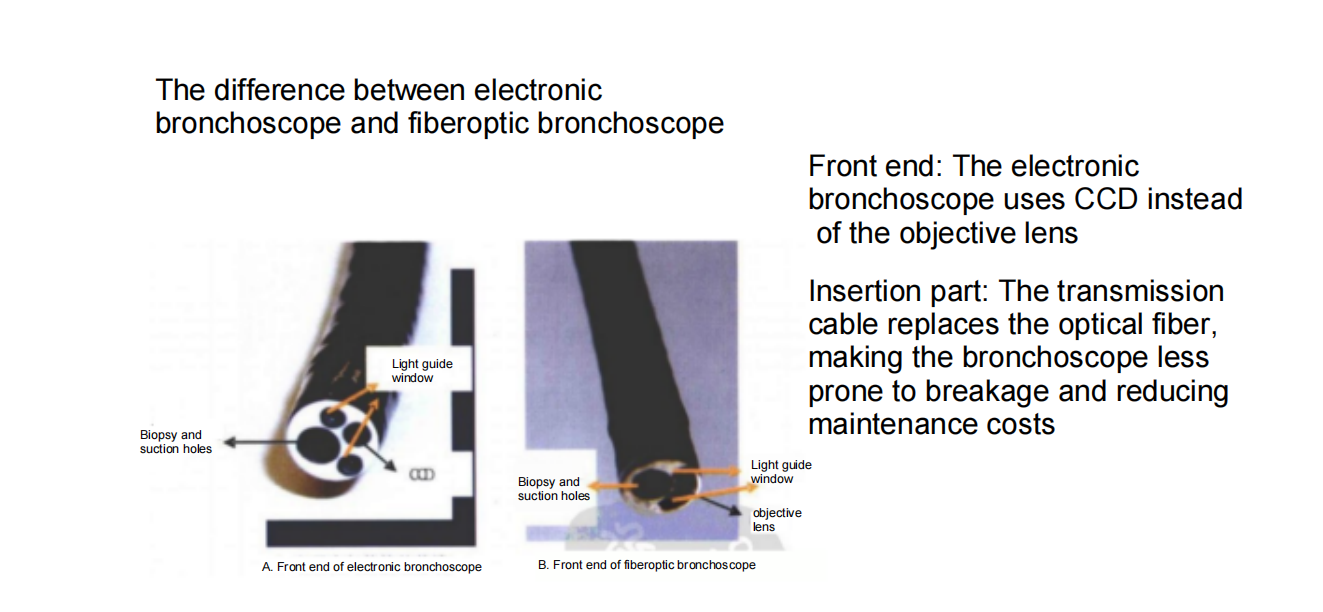
บทนำเกี่ยวกับการตรวจหลอดลมด้วยกล้องชนิดต่างๆ
กล้องส่องหลอดลมแบ่งประเภทตามโครงสร้างและหลักการถ่ายภาพออกเป็นหมวดหมู่ดังต่อไปนี้:
กล้องส่องตรวจหลอดลมแบบไฟเบอร์ออปติก
กล้องส่องหลอดลมแบบอิเล็กทรอนิกส์
กล้องส่องหลอดลมแบบรวม
กล้องส่องหลอดลมแบบเรืองแสงอัตโนมัติ
กล้องส่องหลอดลมแบบอัลตราซาวนด์
……
การส่องกล้องหลอดลมด้วยใยแก้วนำแสง:
กล้องส่องหลอดลมแบบอิเล็กทรอนิกส์:
กล้องส่องหลอดลมแบบผสม:
กล้องส่องหลอดลมชนิดอื่นๆ:
EBUS (Ultrasound Bronchoscope): หัวตรวจอัลตราซาวนด์ที่ติดตั้งอยู่ด้านหน้าของกล้องเอนโดสโคปอิเล็กทรอนิกส์ เรียกว่า "EBUS ทางเดินหายใจ" มันสามารถทะลุผ่านผนังทางเดินหายใจและมองเห็นต่อมน้ำเหลืองในช่องอก เส้นเลือด และเนื้องอกนอกหลอดลมได้อย่างชัดเจน เหมาะอย่างยิ่งสำหรับการประเมินระยะของมะเร็งปอด โดยการเจาะผ่านการนำทางด้วยอัลตราซาวนด์ สามารถเก็บตัวอย่างต่อมน้ำเหลืองในช่องอกได้อย่างแม่นยำ เพื่อตรวจสอบว่าเนื้องอกได้แพร่กระจายหรือไม่ ซึ่งอาจช่วยหลีกเลี่ยงการบาดเจ็บจากการผ่าตัดทรวงอกแบบดั้งเดิมได้ EBUS แบ่งออกเป็น "EBUS ขนาดใหญ่" สำหรับสังเกตความผิดปกติรอบทางเดินหายใจขนาดใหญ่ และ "EBUS ขนาดเล็ก" (พร้อมหัวตรวจส่วนปลาย) สำหรับสังเกตความผิดปกติบริเวณปอดส่วนปลาย "EBUS ขนาดใหญ่" แสดงให้เห็นความสัมพันธ์ระหว่างเส้นเลือด ต่อมน้ำเหลือง และความผิดปกติในช่องอกนอกทางเดินหายใจได้อย่างชัดเจน นอกจากนี้ยังช่วยให้สามารถเจาะดูดเนื้อเยื่อผ่านหลอดลมไปยังบริเวณที่มีรอยโรคได้โดยตรงภายใต้การตรวจสอบแบบเรียลไทม์ ซึ่งช่วยหลีกเลี่ยงความเสียหายต่อหลอดเลือดขนาดใหญ่และโครงสร้างหัวใจโดยรอบได้อย่างมีประสิทธิภาพ ช่วยเพิ่มความปลอดภัยและความแม่นยำ “EBUS ขนาดเล็ก” มีขนาดเล็กกว่า ทำให้สามารถมองเห็นรอยโรคในปอดส่วนปลายได้อย่างชัดเจน ซึ่งกล้องส่องหลอดลมแบบธรรมดาไม่สามารถเข้าถึงได้ เมื่อใช้ร่วมกับปลอกนำทาง จะช่วยให้การเก็บตัวอย่างมีความแม่นยำยิ่งขึ้น
การส่องกล้องหลอดลมด้วยฟลูออเรสเซนซ์: การส่องกล้องหลอดลมด้วยอิมมูโนฟลูออเรสเซนซ์เป็นการผสมผสานระหว่างกล้องส่องหลอดลมอิเล็กทรอนิกส์แบบดั้งเดิมกับฟลูออเรสเซนซ์ในเซลล์และเทคโนโลยีสารสนเทศ เพื่อระบุรอยโรคโดยใช้ความแตกต่างของฟลูออเรสเซนซ์ระหว่างเซลล์มะเร็งและเซลล์ปกติ ภายใต้ความยาวคลื่นแสงที่เฉพาะเจาะจง รอยโรคก่อนเป็นมะเร็งหรือเนื้องอกระยะเริ่มต้นจะปล่อยฟลูออเรสเซนซ์ที่เป็นเอกลักษณ์ซึ่งแตกต่างจากสีของเนื้อเยื่อปกติ สิ่งนี้ช่วยให้แพทย์ตรวจพบรอยโรคขนาดเล็กที่ยากต่อการตรวจพบด้วยการส่องกล้องแบบดั้งเดิม จึงช่วยเพิ่มอัตราการวินิจฉัยมะเร็งปอดในระยะเริ่มต้นได้
กล้องส่องหลอดลมแบบบางพิเศษ:กล้องส่องหลอดลมแบบบางพิเศษเป็นเทคนิคการส่องกล้องที่ยืดหยุ่นกว่า มีเส้นผ่านศูนย์กลางเล็กกว่า (โดยทั่วไป <3.0 มม.) ส่วนใหญ่ใช้สำหรับการตรวจหรือรักษาบริเวณปอดส่วนปลายอย่างแม่นยำ ข้อดีที่สำคัญคือสามารถมองเห็นหลอดลมย่อยระดับต่ำกว่าระดับ 7 ทำให้สามารถตรวจรอยโรคเล็กๆ ได้อย่างละเอียดมากขึ้น สามารถเข้าถึงหลอดลมขนาดเล็กที่เข้าถึงได้ยากด้วยกล้องส่องหลอดลมแบบดั้งเดิม ช่วยเพิ่มอัตราการตรวจพบรอยโรคในระยะเริ่มต้นและลดการบาดเจ็บจากการผ่าตัดผู้บุกเบิกนวัตกรรมล้ำสมัยในด้าน "การนำทาง + หุ่นยนต์":สำรวจ "ดินแดนที่ไม่เคยมีใครสำรวจมาก่อน" ของปอด
การส่องกล้องหลอดลมโดยใช้ระบบนำทางด้วยคลื่นแม่เหล็กไฟฟ้า (ENB) เปรียบเสมือนการติดตั้งระบบนำทาง GPS ให้กับกล้องส่องหลอดลม ก่อนการผ่าตัด จะมีการสร้างแบบจำลองปอด 3 มิติโดยใช้ภาพ CT สแกน ในระหว่างการผ่าตัด เทคโนโลยีการกำหนดตำแหน่งด้วยคลื่นแม่เหล็กไฟฟ้าจะนำทางกล้องส่องผ่านกิ่งก้านของหลอดลมที่ซับซ้อน และกำหนดเป้าหมายไปยังก้อนเนื้อขนาดเล็กบริเวณรอบนอกของปอดที่มีขนาดเพียงไม่กี่มิลลิเมตร (เช่น ก้อนเนื้อแบบกระจกฝ้าที่มีขนาดเล็กกว่า 5 มิลลิเมตร) เพื่อทำการตัดชิ้นเนื้อไปตรวจหรือทำลาย
การส่องกล้องหลอดลมโดยใช้หุ่นยนต์ช่วย: กล้องเอนโดสโคปถูกควบคุมโดยแขนหุ่นยนต์ซึ่งแพทย์ควบคุมจากคอนโซล ทำให้ลดผลกระทบจากการสั่นของมือและเพิ่มความแม่นยำในการกำหนดตำแหน่ง ปลายของกล้องเอนโดสโคปสามารถหมุนได้ 360 องศา ช่วยให้การนำทางมีความยืดหยุ่นผ่านทางหลอดลมที่คดเคี้ยว เหมาะอย่างยิ่งสำหรับการควบคุมที่แม่นยำในระหว่างการผ่าตัดปอดที่ซับซ้อน และได้สร้างผลกระทบอย่างมากแล้วในด้านการตรวจชิ้นเนื้อและการทำลายก้อนเนื้อขนาดเล็กในปอด
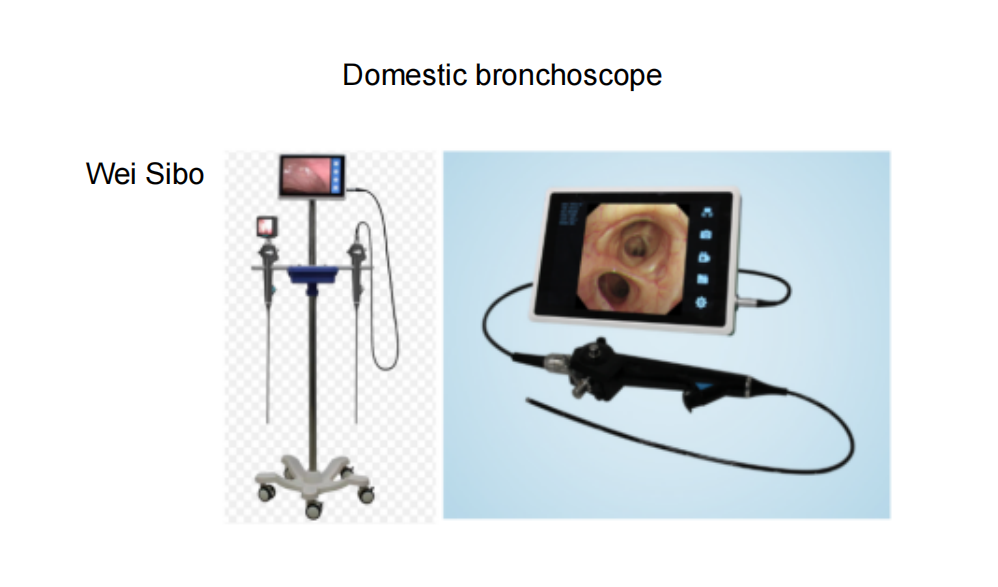
กล้องส่องหลอดลมแบบใช้ในบ้านบางชนิด:
นอกจากนี้ แบรนด์ในประเทศหลายแบรนด์ เช่น Aohua และ Huaguang ก็มีคุณภาพดีเช่นกัน
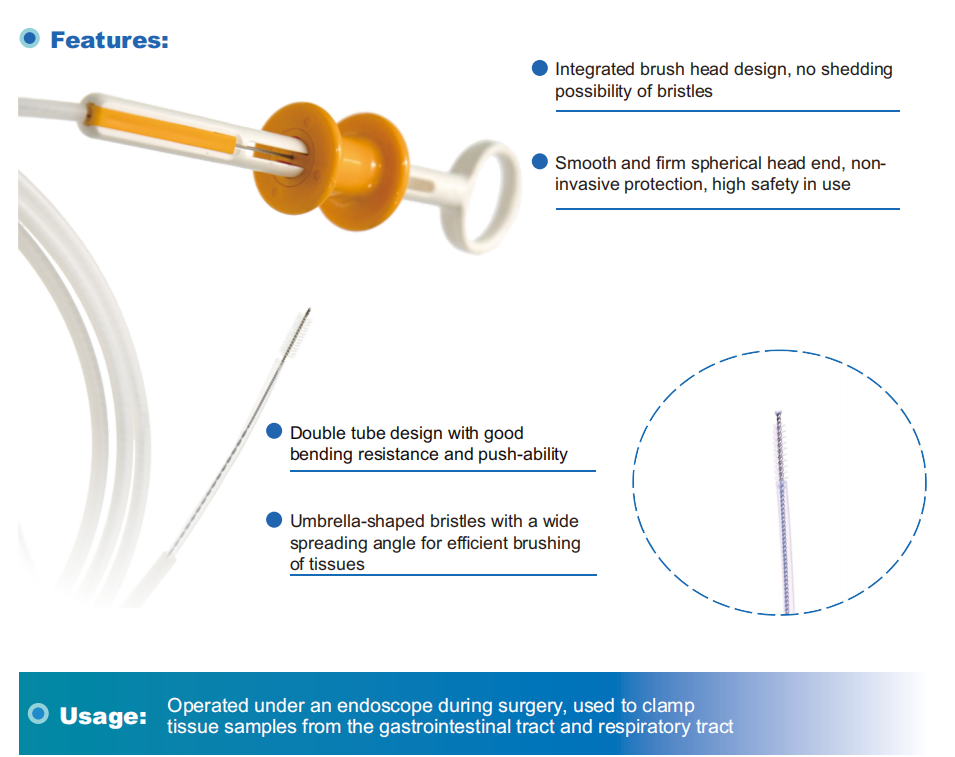
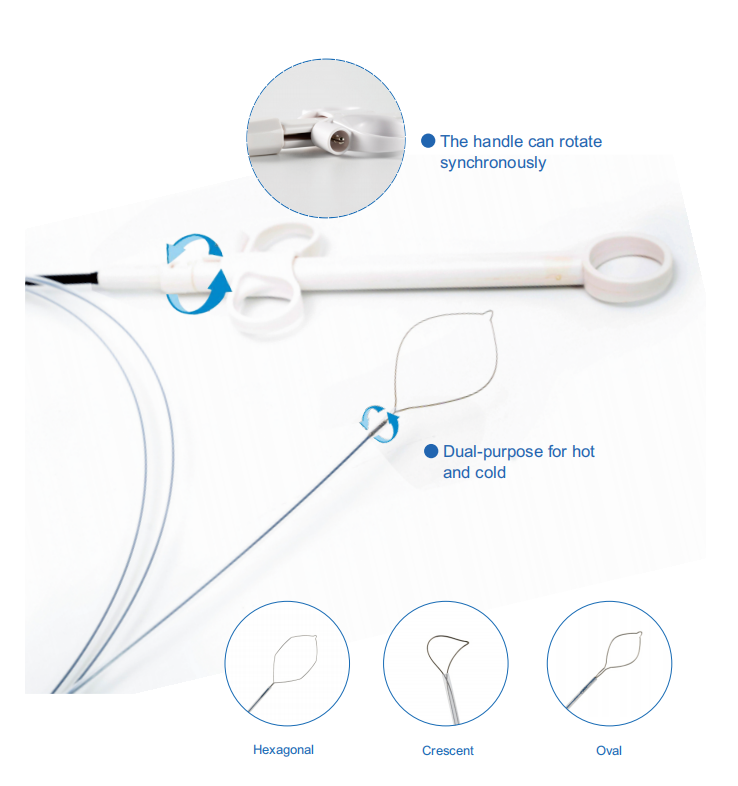
มาดูกันว่าเรามีวัสดุสิ้นเปลืองสำหรับการส่องกล้องหลอดลมอะไรบ้าง
ต่อไปนี้คืออุปกรณ์สิ้นเปลืองสำหรับการส่องกล้องหลอดลมที่ขายดีของเรา
คีมตัดชิ้นเนื้อแบบใช้แล้วทิ้ง -คีมตัดชิ้นเนื้อขนาด 1.8 มม.สำหรับการส่องกล้องหลอดลมแบบใช้ซ้ำได้
คีมตัดชิ้นเนื้อขนาด 1.0 มม.สำหรับการส่องกล้องหลอดลมแบบใช้แล้วทิ้ง
วันที่เผยแพร่: 3 กันยายน 2025