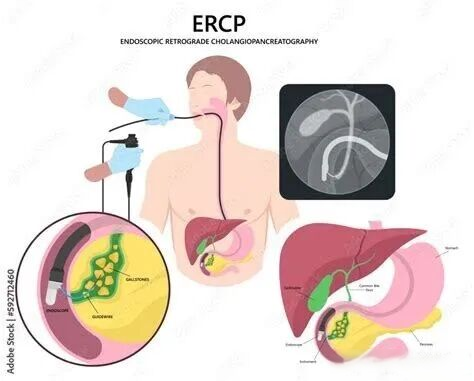
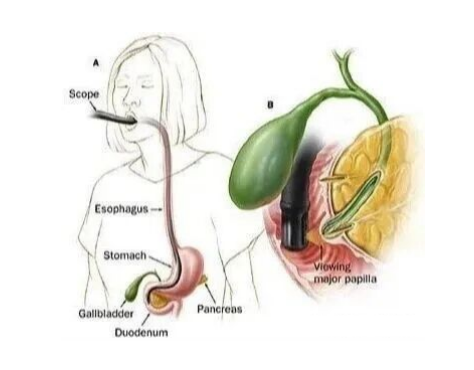
ในช่วง 50 ปีที่ผ่านมาERCPเทคโนโลยีได้พัฒนาจากเครื่องมือวินิจฉัยแบบง่ายๆ ไปสู่แพลตฟอร์มการผ่าตัดเล็กที่บูรณาการการวินิจฉัยและการรักษาเข้าด้วยกัน ด้วยการนำเทคโนโลยีใหม่ๆ มาใช้ เช่น การส่องกล้องตรวจท่อน้ำดีและท่อตับอ่อน และการส่องกล้องแบบบางพิเศษERCPการผ่าตัดผ่านกล้องกำลังค่อยๆ เปลี่ยนรูปแบบการวินิจฉัยและการรักษาโรคทางเดินน้ำดีและตับอ่อนแบบดั้งเดิม มีความก้าวหน้าอย่างมากในการปรับปรุงความแม่นยำในการวินิจฉัย ขยายขอบเขตการใช้งาน และลดความเสี่ยงของภาวะแทรกซ้อน สะท้อนให้เห็นถึงแนวโน้มการพัฒนาของ "การผ่าตัดทางการแพทย์กลายเป็นการผ่าตัดมากขึ้น และการผ่าตัดกลายเป็นการผ่าตัดแบบแผลเล็กมากขึ้น" ซึ่งทำให้ผู้ป่วยจำนวนมากขึ้นได้รับการรักษาที่แม่นยำและมีประสิทธิภาพ อย่างไรก็ตาม การผ่าตัดผ่านกล้องก็ยังมีข้อจำกัดในการนำไปใช้ในทางคลินิก เช่น เกณฑ์ทางเทคนิคที่สูง และการพึ่งพาอุปกรณ์อย่างมาก
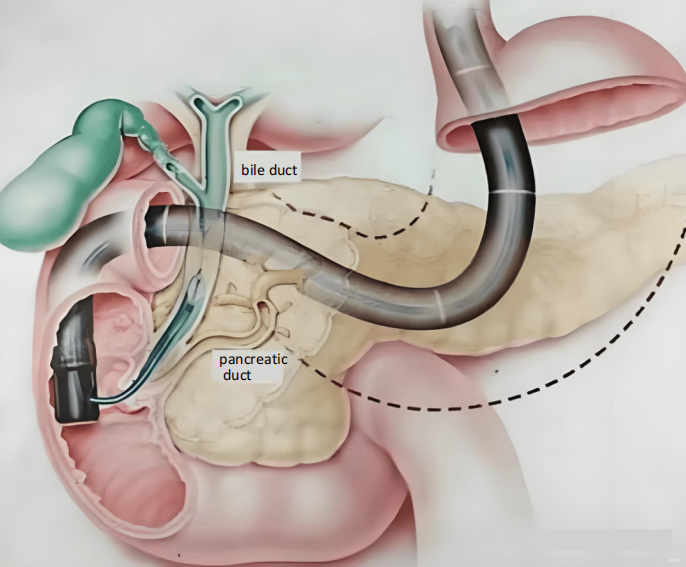
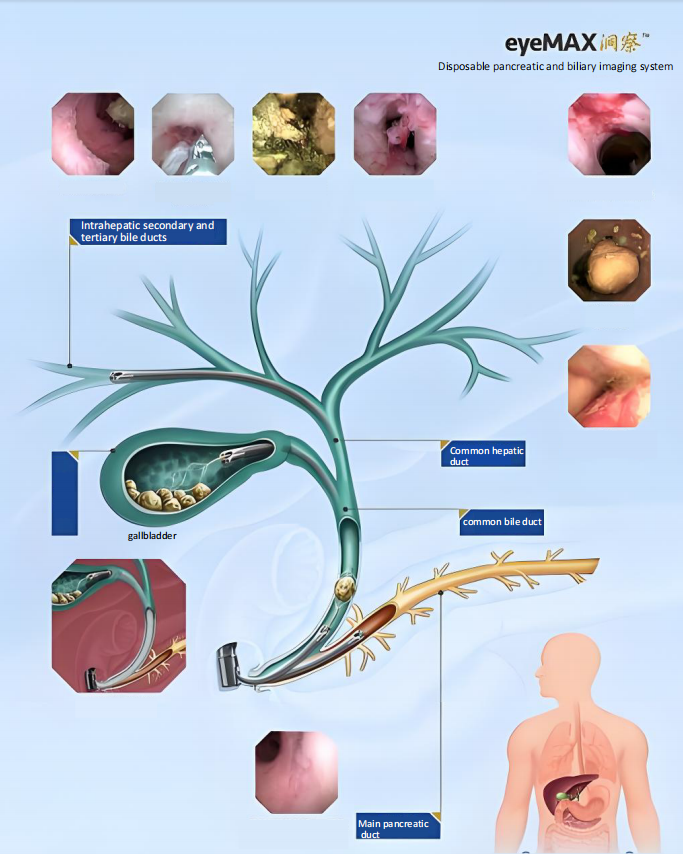
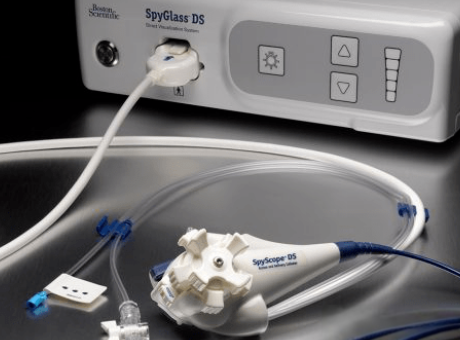
ใหม่ERCPเทคโนโลยีส่วนใหญ่แบ่งออกเป็นสามประเภทหลัก ได้แก่ ระบบส่องกล้องสำหรับท่อน้ำดีและท่อตับอ่อน กล้องส่องตรวจแบบบางพิเศษ และระบบนวัตกรรมที่พัฒนาขึ้นภายในประเทศ ระบบส่องกล้อง เช่น SpyGlass และ Insight-eyeMax ช่วยให้เห็นภาพโดยตรงและช่วยในการรักษาที่แม่นยำ
ในบรรดาเครื่องมือเหล่านี้ ระบบ SpyGlass มีเส้นผ่านศูนย์กลางภายนอกของสายสวนขนาด 9F-11F และเส้นผ่านศูนย์กลางของช่องทำงานขนาด 1.2 มม. หรือ 2.0 มม. ทำให้สามารถสอดกล้องตรวจท่อน้ำดีและท่อตับอ่อนได้โดยคนเพียงคนเดียว เพื่อการมองเห็นเยื่อบุโดยตรง ระบบ Insight-eyeMax มีคุณภาพของภาพความละเอียดสูง 160,000 พิกเซล มุมมองภาพ 120° และเคลือบผิวที่ลื่นเป็นพิเศษ ทำให้ได้มุมมองภาพที่ชัดเจนและกว้างขึ้น กล้องเอนโดสโคปแบบบางพิเศษใช้ท่อขนาดเล็ก (โดยปกติแล้วน้อยกว่า 5 มม.) เพื่อเข้าไปในท่อน้ำดีโดยตรง แต่เนื่องจากโครงสร้างที่ซับซ้อนของระบบทางเดินอาหารส่วนบน จึงมักต้องใช้เครื่องมือเสริม เช่น บอลลูนยึด ท่อภายนอก และบ่วง ระบบเหล่านี้มีข้อดีในการสังเกตเยื่อบุท่อน้ำดีและทำการตัดชิ้นเนื้อ แต่ใช้งานได้ยากกว่า
 |  |
| กล้องส่องทางไกล | อินไซต์-อายแม็กซ์ |
ข้อได้เปรียบหลักของสิ่งใหม่ERCPข้อดีของเทคโนโลยีนี้คือความก้าวหน้าครั้งสำคัญ จากการสังเกตทางอ้อมไปสู่การวินิจฉัยโดยตรง ทำให้แพทย์สามารถสังเกตความผิดปกติของเยื่อบุท่อน้ำดีและท่อตับอ่อนได้อย่างชัดเจนยิ่งขึ้น และสามารถทำการตัดชิ้นเนื้อไปตรวจและรักษาได้อย่างแม่นยำไปพร้อมกันในกระบวนการวินิจฉัย คุณค่าทางคลินิกของเทคโนโลยีนี้สะท้อนให้เห็นในสามด้านหลัก ได้แก่ การเพิ่มความแม่นยำในการวินิจฉัย การขยายขอบเขตการใช้งาน และการลดความเสี่ยงของภาวะแทรกซ้อน
ในแง่ของการปรับปรุงความแม่นยำในการวินิจฉัย การตรวจท่อน้ำดีและตับอ่อน (ERCPเทคนิคนี้ช่วยให้แพทย์สามารถมองเห็นเยื่อบุท่อน้ำดีและท่อตับอ่อนได้โดยตรง ซึ่งช่วยเพิ่มความสามารถในการแยกแยะระหว่างภาวะตีบตันที่ไม่ร้ายแรงและภาวะตีบตันที่เป็นมะเร็งได้อย่างมีนัยสำคัญ (แบบดั้งเดิม)ERCPการตรวจนี้อาศัยสารทึบแสงเพื่อแสดงภาพโครงสร้างภายในท่อ และการประเมินรอยโรคที่เยื่อบุขึ้นอยู่กับสัญญาณทางอ้อม ความไวของการขูดเซลล์จากท่อน้ำดีอยู่ที่เพียง 45%-63% และความไวของการตัดชิ้นเนื้อไปตรวจอยู่ที่เพียง 48.1%
ในทางตรงกันข้าม การตรวจท่อน้ำดีและตับอ่อนด้วยรังสี (CP) ช่วยให้เห็นเยื่อบุโดยตรง ซึ่งช่วยเพิ่มความไวในการวินิจฉัยอย่างมีนัยสำคัญ เมื่อใช้ร่วมกับ MRCP อัตราความแม่นยำสามารถสูงถึง 97.4% และความแม่นยำในการวินิจฉัยนิ่วในท่อน้ำดีที่มีเส้นผ่านศูนย์กลาง >9 มม. ใกล้เคียงกับ 100% สำหรับผลลัพธ์การรักษาแบบดั้งเดิมERCPการผ่าตัดผ่านกล้อง (CP) มีอัตราความสำเร็จสูงในการกำจัดนิ่วในท่อตับอ่อนที่มีขนาดเส้นผ่านศูนย์กลาง <5 มม. แต่มีอัตราความล้มเหลวสูงกว่าสำหรับนิ่วที่ซับซ้อน (เช่น นิ่วที่มีขนาดใหญ่กว่า 2 ซม. หรือหลังจากการผ่าตัดซ่อมแซมระบบทางเดินอาหาร) การผ่าตัดผ่านกล้องร่วมกับการสลายด้วยเลเซอร์สามารถเพิ่มอัตราความสำเร็จให้ใกล้เคียงกับการผ่าตัดแบบเปิดได้
ในแง่ของการขยายขอบเขตการใช้งาน เทคโนโลยีใหม่นี้ช่วยเพิ่มอัตราความสำเร็จได้อย่างมีนัยสำคัญERCPในผู้ป่วยหลังการผ่าตัดเปลี่ยนทางเดินอาหาร การส่องกล้องตรวจท่อทางเดินน้ำดีและท่อตับอ่อนช่วยให้สามารถจัดการกับโรคทางเดินน้ำดีและตับอ่อนที่ซับซ้อนมากขึ้นได้ ตัวอย่างเช่น ในกรณีที่ซับซ้อน เช่น โรคท่อทางเดินน้ำดีอักเสบหลังการปลูกถ่ายตับ และเนื้องอก IPMN ในท่อตับอ่อน การส่องกล้องตรวจท่อทางเดินน้ำดีและท่อตับอ่อนสามารถให้ภาพที่ชัดเจนขึ้น ทำให้สามารถวินิจฉัยและรักษาได้อย่างแม่นยำยิ่งขึ้น
อุบัติการณ์ของตับอ่อนอักเสบหลังการรักษาแบบดั้งเดิมERCPความเสี่ยงอยู่ที่ประมาณ 3%-10% เทคนิคใหม่ๆ ผ่านการมองเห็นโดยตรง ช่วยลดการสอดท่อตับอ่อนผิดตำแหน่ง ปรับปรุงขั้นตอนการผ่าตัด และลดระยะเวลาการผ่าตัด ซึ่งช่วยลดอุบัติการณ์ของตับอ่อนอักเสบหลังผ่าตัดและภาวะแทรกซ้อนอื่นๆ ได้อย่างมีนัยสำคัญ จากการวิเคราะห์ผู้ป่วย 50 รายที่เป็นมะเร็งท่อน้ำดีระดับสูง พบว่าระยะเวลาการคงสภาพของสเตนต์และผลลัพธ์การรักษาในกลุ่มที่ใช้การส่องกล้องตรวจท่อน้ำดีและตับอ่อนผ่านทางปาก (TCP) เทียบได้กับกลุ่มที่ใช้วิธีดั้งเดิมERCPกลุ่มดังกล่าว แต่กลุ่ม TCP แสดงให้เห็นถึงข้อได้เปรียบที่สำคัญในด้านอัตราการเกิดภาวะแทรกซ้อน
ใหม่ERCPเทคโนโลยีนี้ยังคงมีข้อจำกัดบางประการในการนำไปใช้ทางคลินิก ประการแรก มีเกณฑ์ทางเทคนิคสูงและมีความซับซ้อน ต้องอาศัยแพทย์ผู้เชี่ยวชาญด้านการส่องกล้อง ประการที่สอง ขึ้นอยู่กับอุปกรณ์เป็นอย่างมาก มีค่าบำรุงรักษาและค่าใช้จ่ายในการดำเนินงานสูง ซึ่งจำกัดการนำไปใช้ในวงกว้างในโรงพยาบาลระดับปฐมภูมิ ประการที่สาม ข้อบ่งชี้ในการใช้งานยังคงมีจำกัด และยังคงมีความเสี่ยงที่จะเกิดความล้มเหลวของขั้นตอนในบางสถานการณ์ ตัวอย่างเช่น ในกรณีที่มีภาวะตีบตันของระบบทางเดินอาหารอย่างรุนแรง (เช่น แผลเป็นที่หลอดอาหาร) หรือการอุดตันจากเนื้องอกอย่างสมบูรณ์ อาจจำเป็นต้องเปลี่ยนไปใช้การส่องกล้องผ่านผิวหนัง (PTCD) หรือการผ่าตัด
แนวโน้มการพัฒนาในอนาคตของสิ่งใหม่ ๆERCPเทคโนโลยีส่วนใหญ่มุ่งเน้นไปที่สามด้านหลัก ได้แก่ การส่งเสริมในระดับรากหญ้า การบูรณาการปัญญาประดิษฐ์ และการทำให้การผ่าตัดแบบวันเดียวเป็นที่นิยมมากขึ้น ในส่วนของการส่งเสริมในระดับรากหญ้า โปรแกรมการฝึกอบรมและข้อได้เปรียบด้านต้นทุนของอุปกรณ์ที่ผลิตในประเทศจะค่อยๆ พัฒนาขึ้นERCPศักยภาพของโรงพยาบาลระดับปฐมภูมิ ในแง่ของการบูรณาการ AI เทคโนโลยีการจดจำภาพแบบเรียลไทม์มีแนวโน้มที่ดีในการปรับปรุงประสิทธิภาพการวินิจฉัย แต่ก็เผชิญกับความท้าทาย เช่น การกำหนดมาตรฐานข้อมูลและความโปร่งใสของแบบจำลอง ซึ่งจำเป็นต้องมีการปรับปรุงเพิ่มเติม
ในส่วนของการส่งเสริมการผ่าตัดแบบผู้ป่วยนอก ข้อตกลงร่วมกันในปี 2025 สนับสนุนให้รวมการผ่าตัดแบบผู้ป่วยนอกเข้าไว้ด้วยERCPในการจัดการผ่าตัดแบบผู้ป่วยนอก เทคโนโลยีนี้ช่วยให้ผู้ป่วยส่วนใหญ่สามารถดำเนินการขั้นตอนต่างๆ ตั้งแต่การรักษาในโรงพยาบาล การผ่าตัด การสังเกตอาการหลังผ่าตัด และการออกจากโรงพยาบาลได้ภายใน 24 ชั่วโมง ซึ่งไม่เพียงแต่ช่วยลดระยะเวลาการพักรักษาตัวในโรงพยาบาล แต่ยังช่วยลดค่าใช้จ่ายทางการแพทย์และเพิ่มประสิทธิภาพการใช้ทรัพยากรทางการแพทย์อีกด้วย ด้วยเทคโนโลยีที่พัฒนาและแพร่หลายมากขึ้นERCPคาดว่าจะนำไปประยุกต์ใช้ในสถานพยาบาลต่างๆ มากขึ้น เพื่อให้การวินิจฉัยและการรักษาที่แม่นยำและมีประสิทธิภาพยิ่งขึ้นแก่ผู้ป่วยโรคเกี่ยวกับท่อน้ำดีและตับอ่อนจำนวนมากขึ้น
สรุปและข้อเสนอแนะ
ERCPเทคโนโลยีใหม่นี้ ถือเป็นความก้าวหน้าครั้งสำคัญในการวินิจฉัยและรักษาโรคเกี่ยวกับท่อน้ำดีและตับอ่อน ช่วยเพิ่มความแม่นยำในการวินิจฉัยด้วยการมองเห็นโดยตรงและการตัดชิ้นเนื้ออย่างแม่นยำ ลดความเสี่ยงของภาวะแทรกซ้อนโดยการปรับปรุงขั้นตอนและลดระยะเวลาการรักษา และเป็นประโยชน์ต่อผู้ป่วยมากขึ้นโดยการขยายขอบเขตการใช้งาน อย่างไรก็ตาม เทคโนโลยีใหม่นี้ก็ยังมีข้อจำกัดในการนำไปใช้ในทางคลินิก เช่น อุปสรรคทางเทคนิคสูงและการพึ่งพาอุปกรณ์อย่างมาก ซึ่งต้องอาศัยทีมแพทย์ผู้เชี่ยวชาญและอุปกรณ์ที่ทันสมัย จึงขอแนะนำให้สถาบันทางการแพทย์เสริมสร้างความแข็งแกร่งในด้านนี้ERCPการฝึกอบรมและการลงทุนด้านอุปกรณ์เพื่อพัฒนาทักษะของแพทย์และเพิ่มความพร้อมของอุปกรณ์ นอกจากนี้ยังแนะนำให้เลือกวิธีการรักษาที่เหมาะสมตามสภาพของผู้ป่วย สำหรับโรคทางเดินน้ำดีและตับอ่อนที่ซับซ้อนERCPการรักษาโดยใช้เทคโนโลยีใหม่ ๆ สามารถนำมาพิจารณาได้ นอกจากนี้ ขอแนะนำให้ปรับปรุงประสิทธิภาพและลดต้นทุนให้ดียิ่งขึ้นไปอีกERCPแก้ไขปัญหาเกี่ยวกับการสรุปผลและความโปร่งใสของระบบที่ใช้ AI ช่วยเหลือ และส่งเสริมการนำไปใช้ในวงกว้างERCPในโรงพยาบาลปฐมภูมิ
ERCPสินค้าขายดีซีรีส์จาก ZRHmed
 |  |  |  |
| สฟิงค์เทอโรโทม | สายนำทางที่ไม่เกี่ยวข้องกับหลอดเลือด | ตะกร้าเก็บหินแบบใช้แล้วทิ้ง | สายสวนท่อน้ำดีทางจมูกแบบใช้แล้วทิ้ง |
บริษัท เจียงซี จูรุ่ยฮัว เมดิคอล อินสตรักชั่น จำกัด เป็นผู้ผลิตในประเทศจีนที่เชี่ยวชาญด้านวัสดุสิ้นเปลืองสำหรับการส่องกล้องตรวจภายใน ซึ่งรวมถึงอุปกรณ์สำหรับระบบทางเดินอาหาร เช่น คีมตัดชิ้นเนื้อ คลิปห้ามเลือด ห่วงดักจับติ่งเนื้อ เข็มฉีดรักษาเส้นเลือดขอด สายสวนพ่นยา แปรงเก็บเซลล์ เป็นต้นลวดนำทาง, ตะกร้าเก็บก้อนหินเช่น สายสวนระบายน้ำดีทางจมูก เป็นต้น ซึ่งใช้กันอย่างแพร่หลายใน EMR และ ESDERCPผลิตภัณฑ์ของเราได้รับการรับรอง CE และได้รับการอนุมัติ FDA 510K และโรงงานของเราได้รับการรับรอง ISO สินค้าของเราได้ส่งออกไปยังยุโรป อเมริกาเหนือ ตะวันออกกลาง และบางส่วนของเอเชีย และได้รับการยอมรับและคำชมจากลูกค้าอย่างกว้างขวาง!

วันที่เผยแพร่: 20 ธันวาคม 2025